PARODONTOLOGIA
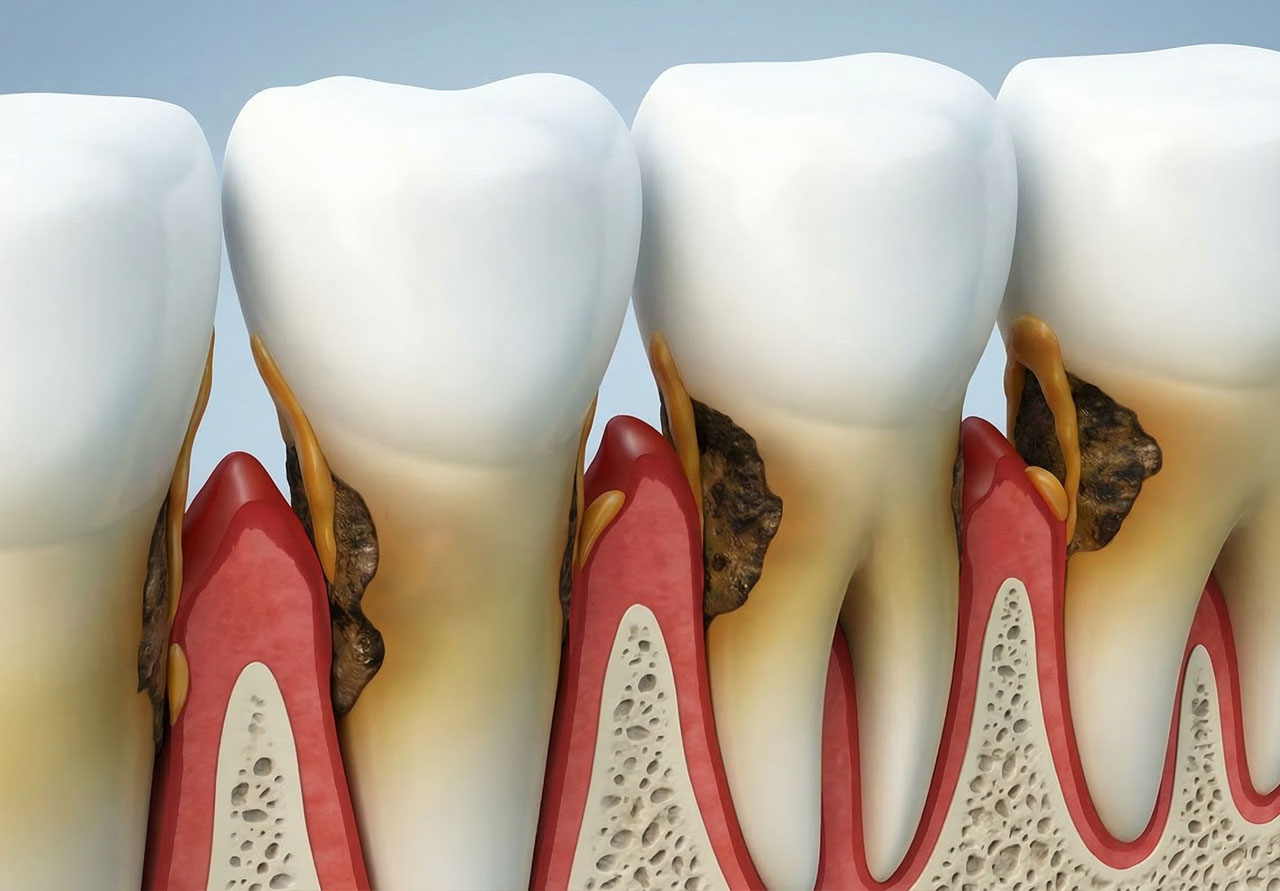
La malattia parodontale, o parodontite, è una patologia infiammatoria multifattoriale di origine batterica, che porta ad una progressiva perdita dei tessuti di sostegno del dente.
Per manifestarsi, oltre alla presenza di specifici agenti batterici che colonizzano la placca sottogengivale, è necessaria la presenza di altri fattori, alcuni controllabili dal paziente (come il fumo di sigaretta e la scarsa igiene orale) e altri invece “non modificabili”, come la predisposizione familiare o altre condizioni sistemiche (come il diabete).
La parodontite è una patologia molto diffusa, presente in circa il 30-40% della popolazione italiana, ed è classificabile in 4 stadi a seconda della severità e complessità.
Essendo una malattia indolore, i sintomi più comuni della parodontite si manifestano spesso solo in una fase avanzata, presentandosi sotto forma di sanguinamento gengivale, mobilità dentale, ascessi ricorrenti, alitosi etc.
E’ importantissima dunque una diagnosi precoce svolta dal Parodontologo, il quale potrà intercettare la problematica gengivale, favorire un controllo dei fattori di rischio e personalizzare la terapia, in modo tale da ripristinare e mantenere i tessuti parodontali in condizione di salute.
Il paziente è seguito durante tutto il percorso terapeutico e di mantenimento, avvalendosi dello staff Chirurgico Parodontale della Clinica e della equipe del Reparto di Prevenzione.
La malattia parodontale
La malattia parodontale è una patologia multifattoriale che colpisce i tessuti di sostegno del dente (gengiva, legamento parodontale, cemento radicolare e osso alveolare).
- È causata dall’interazione tra batteri, fattori genetici, risposta immunitaria, abitudini locali (scarsa igiene, fumo) e condizioni sistemiche (es. diabete)
- Colpisce circa il 30-40% della popolazione, con forme gravi nel 10-15%
Si manifesta in due forme principali:
- Gengivite: infiammazione superficiale reversibile
- Parodontite: malattia irreversibile che interessa i tessuti profondi, con tasche parodontali, riassorbimento osseo e possibile mobilità dentale
La malattia può progredire in modo silente, con sintomi lievi o assenti. I segnali di allarme includono:
- sanguinamento gengivale
- arrossamento
- recessioni gengivali
Per questo motivo è fondamentale la diagnosi precoce tramite visite di controllo regolari, che permettono di prevenire o limitare le conseguenze più gravi.
La diagnosi parodontale
La diagnosi della malattia parodontale inizia già dalla prima visita con un test di screening rapido (PSR) che consente di individuare la presenza e la gravità della patologia.
L’esame di riferimento è il sondaggio parodontale, che misura la profondità del solco gengivale tra dente e gengiva.
Grazie a software dedicati, vengono registrati parametri fondamentali:
- profondità di sondaggio
- recessioni gengivali
- perdita di attacco clinico
- indice di placca
- indice di sanguinamento
Questi dati permettono di monitorare la malattia durante tutte le fasi della terapia e nel mantenimento a lungo termine. Inoltre, con un diagramma funzionale che integra diversi fattori del paziente, è possibile definire il livello di rischio individuale (basso, moderato o alto).
Il sondaggio parodontale
Il sondaggio parodontale è l’esame principale per valutare la salute delle gengive e dei tessuti di supporto del dente. Serve a rilevare la presenza di tasche parodontali, segno clinico caratteristico della malattia parodontale (piorrea), che può interessare sia i denti sia gli impianti.
L’esame si esegue con una sonda graduata, che misura la profondità del solco gengivale attorno a ciascun dente:
- in condizioni di salute: fino a 4 mm
- presenza di tasca parodontale: oltre 5 mm
Grazie a software dedicati, vengono registrati parametri fondamentali come:
- indice di placca (<25% = buon controllo di igiene)
- indice di sanguinamento (<20% = basso grado di infiammazione)
- recessioni gengivali
- compromissione delle forcazioni
- mobilità dentale
Il sondaggio permette di creare una vera e propria “mappa parodontale”, utile non solo per la diagnosi ma anche per monitorare nel tempo l’evoluzione o la stabilità della malattia.
Frequenza consigliata:
- 1 volta all’anno per pazienti con parodontite moderata o grave, in mantenimento o senza chirurgia
- Ogni 2 anni per pazienti con gengivite o parodontite lieve
La terapia non chirurgica parodontale
La terapia parodontale ha lo scopo di prevenire la malattia o, se già presente, arrestarne la progressione e ridurre le recidive.
Si distingue in chirurgica e non chirurgica.
La terapia non chirurgica si concentra su due obiettivi principali:
- Eliminare i microrganismi responsabili della malattia tramite la rimozione della placca batterica e del tartaro
- Ridurre i fattori di rischio locali (scarsa igiene orale, fumo) e sistemici (es. diabete)
- Il paziente ha un ruolo centrale nel controllo della placca sopragengivale, attraverso l’igiene domiciliare personalizzata e costantemente rinforzata dal professionista
- Il dentista o l’igienista dentale si occupa del controllo sottogengivale, rimuovendo i depositi con strumenti manuali (curette) e meccanici (sonici e ultrasonici), per lasciare le superfici radicolari pulite e lisce
Obiettivi clinici:
- Riduzione del sanguinamento al sondaggio
- Diminuzione della profondità delle tasche parodontali
- Miglioramento del livello di attacco clinico
Il successo della terapia dipende dall’alleanza medico-paziente: solo il lavoro sinergico tra controllo professionale e igiene domiciliare permette di ottenere risultati duraturi, come confermato da decenni di letteratura scientifica.
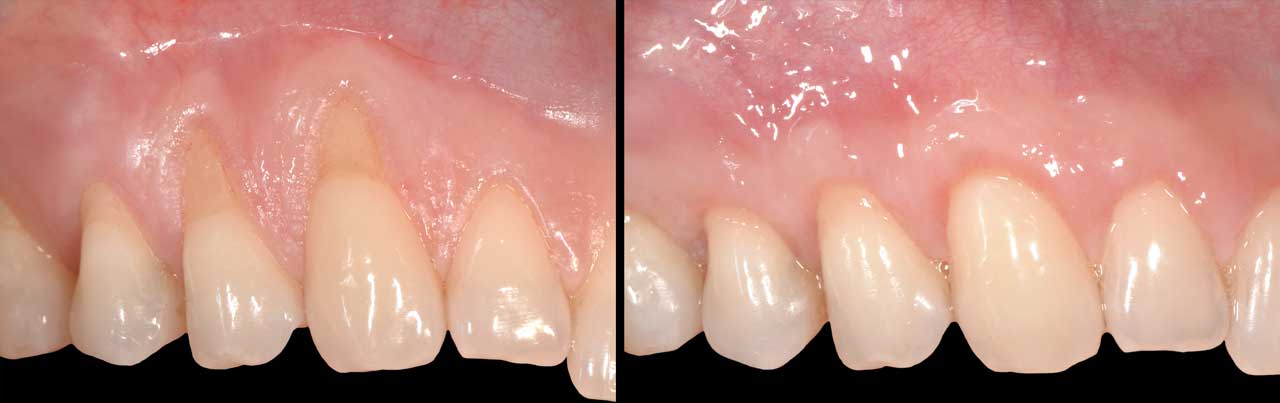
La terapia chirurgica parodontale
La terapia chirurgica parodontale integra la terapia non chirurgica e ha lo scopo di ripristinare una morfologia gengivale, ossea e dentale che renda più facile l’igiene orale domiciliare.
Si esegue solo dopo la fase meccanica non chirurgica, quando l’infiammazione è stata risolta.
Obiettivi:
- Riduzione delle tasche parodontali
- Miglioramento del livello di attacco clinico
- Eventuale recessione controllata del margine gengivale
Tecniche chirurgiche principali:
- Chirurgia per accesso: apertura della gengiva per strumentazione a cielo aperto delle radici
- Chirurgia resettiva: eliminazione della tasca tramite resezione di tessuti molli e duri, con rimodellamento osseo e gengivale
- Chirurgia rigenerativa: utilizzata in casi selezionati per ottenere nuovo tessuto di supporto
- Chirurgia plastica parodontale: correzione dei difetti dei tessuti molli, ad esempio la copertura di radici scoperte da recessioni gengivali